Сахарный диабет 1 типа — симптомы и лечение
Что такое сахарный диабет 1 типа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Плотниковой Яны Яковлевны, эндокринолога со стажем в 10 лет.
Над статьей доктора Плотниковой Яны Яковлевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Эндокринолог Cтаж — 10 лет
Областная клиническая больница на 19 микрорайоне
Областной перинатальный центр
Медицинский центр «Забота»
Дата публикации 13 декабря 2019 Обновлено 6 июня 2022
Определение болезни. Причины заболевания
Сахарный диабет 1 типа, инсулинозависимый или ювенильный диабет (Type 1 diabetes) — это аутоиммунное заболевание эндокринной системы, которое характеризуется хронической гипергликемией (повышенным уровнем глюкозы в крови) в результате недостаточного производства гормона инсулина.
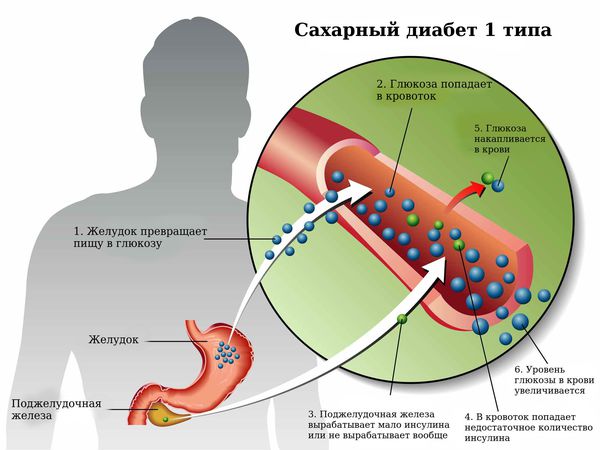
Хроническая гипергликемия при сахарном диабете приводит к повреждению и дисфункции различных органов и систем, вызывая поздние осложнения, такие как макро- и микроангиопатии. К макроангиопатиям относятся повреждения сосудов крупного и среднего калибра (м орфологическую основу составляет атеросклероз ), к микроангиопатиям — диабетическая ретинопатия, диабетическая нефропатия, диабетическая ангиопатия, диабетическая полинейропатия.
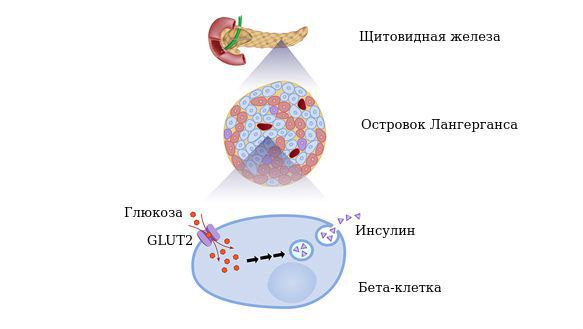
По своему химическому строению гормон инсулин — это белок. Он вырабатывается бета-клетками поджелудочной железы в островках Лангерганса. Выделяется непосредственно в кровь. Основная функция инсулина — регулирование углеводного обмена, в частности доставка глюкозы (углеводов), аминокислот и жиров в клетки и поддержание безопасного и стабильного уровня глюкозы.
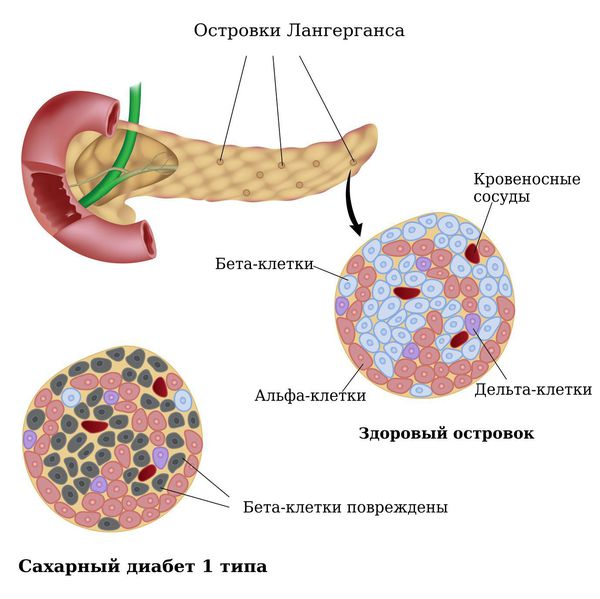
В основе развития сахарного диабета 1 типа лежит нарушение работы бета-клеток поджелудочной железы вследствие аутоиммунной реакции и наследственной предрасположенности, что приводит к абсолютной инсулиновой недостаточности. Аутоиммунные реакции могут быть вызваны нарушением системы иммунитета с преимущественным поражением бета-клеток вирусными инфекциями, воспалительными заболеваниями, фиброзом или кальцинозом поджелудочной железы, циркуляторными изменениями (атеросклерозом), опухолевыми процессами.
В то же время установлено, что развитие сахарного диабета 1 типа связано с генетической предрасположенностью. Существуют определённые формы некоторых генов, которые ассоциируются с сахарным диабетом 1 типа. Эти формы называются предрасполагающими генами, или генетическими маркерами сахарного диабета 1 типа. При этом в исследованиях было установлено, что на 70 % генетическую основу сахарного диабета 1 типа определяют гены системы тканевой совместимости человека (человеческие лейкоцитарные антигены, или англ. HLA, Human Leukocyte Antigens). Антигены тканевой совместимости в организме человека выполняют важнейшую функцию распознавания чужеродной ткани и формирования иммунного ответа [17] .
Бета-клетки (β-Клетка, В-клетка) — это одна из разновидностей клеток эндокринной части поджелудочной железы. Они продуцируют гормон инсулин, который понижает уровень глюкозы в крови. Абсолютная инсулиновая недостаточность обусловлена полным отсутствием выработки инсулина бета-клетками поджелудочной железы в результате их дистрофических изменений под влиянием повреждающих факторов или в результате нарушения синтеза (выработки) инсулина.
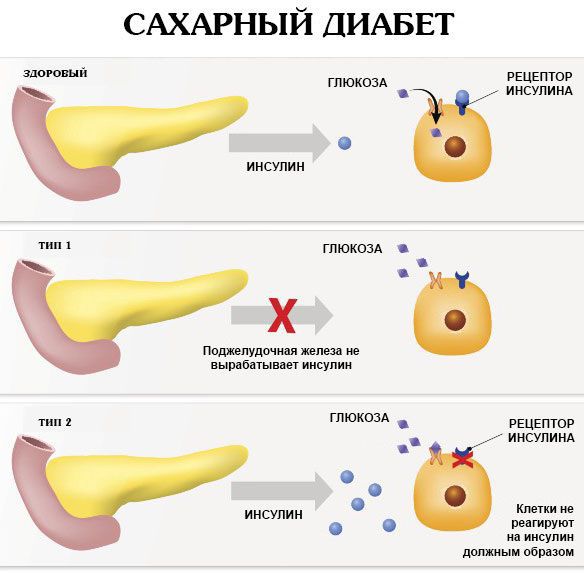
В основе сахарного диабета 2 типа, в отличие от диабета 1 типа, лежит инсулинорезистентность (снижение чувствительности клеток к действию инсулина с последующим нарушением метаболизма глюкозы и поступления её в клетки и ткани) и относительная инсулиновая недостаточность (уменьшение выработки инсулина бета-клетками поджелудочной железы).
Факторы, которые могут спровоцировать развитие сахарного диабета 1 типа:
- Недостаток грудного вскармливания у детей раннего возраста, т. е. замена грудного молока смесями или коровьим молоком, которое содержит в три раза больше белка, чем женское молоко, и на 50 % больше жира . Кроме того, в коровьем молоке содержится сложный белок казеин, который по своей структуре схож с бета-клетками. Когда этот чужеродный белок попадает в организм, иммунная система начинает его атаковать, но из-за структурной схожести страдают и бета-клетки поджелудочной железы, что также сказывается на работе железы . Поэтому кормление ребёнка до трёх лет коровьим молоком может вызвать развитие сахарного диабета 1 типа.
- Вирусные инфекционные заболевания, такие как краснуха, ветряная оспа, эпидемический паротит, вирусный гепатит и др., тоже могут послужить развитию диабета 1 типа.
- Кислородное голодание ткани поджелудочной железы (атеросклероз, спазм сосудов, кровоизлияние и прочее), это ведёт к гипоксии островков Лангерганса, где находятся бета-клетки, вследствие недостатка кислорода снижается секреция инсулина.
- Разрушение ткани поджелудочной железы воздействием лекарственных препаратов, алкоголя, ряда химических веществ, интоксикации.
- Опухоли поджелудочной железы [2] .
В большинстве западных стран сахарный диабет 1 типа встречается более чем в 90 % всех случаев сахарного диабета у детей и подростков, в то же время этот диагноз менее чем в половине случаев устанавливается у лиц до достижения 15-летнего возраста [18] .
Распространённость сахарного диабета 1 типа значительно варьируется между разными странами, в пределах одной страны и между различными этническими группировками. В Европе распространённость сахарного диабета 1 типа тесно связана с частотой встречаемости генной предрасположенности по системе тканевой совместимости человека (HLA) в общей популяции.
В Азии частота встречаемости сахарного диабета 1 типа самая низкая: в Китае она составляет 0,1 на 100 000 населения, в Японии – 2,4 на 100 000 населения, и при этом определена связь диабета с HLA по сравнению с европеоидной расой. В дополнение к этому в Японии существует особая медленно прогрессирующая форма сахарного диабета 1 типа, которая составляет примерно треть случаев данного заболевания [18] .
Растущая распространённость сахарного диабета 1 типа ассоциируется с повышением пропорции лиц с низким риском сахарного диабета по HLA генотипу в некоторых популяциях. В некоторых, но не во всех, популяциях были выявлены половые различия при оценке распространённости заболевания.
Несмотря на появление повторных случаев заболевания в семьях, которое встречается примерно в 10 % случаев сахарного диабета 1 типа, не установлено чётко определённой модели наследственной предрасположенности. Риск развития сахарного диабета у однояйцевых близнецов с сахарным диабетом 1 типа составляет примерно 36 %; у братьев и сестёр этот риск составляет примерно 4 % до достижения возраста 20 лет и 9,6 % до достижения возраста 60 лет, по сравнению с 0,5 % для общей популяции. Риск выше у братьев и сестёр пробандов (лиц, с которых начинается изучение модели генетической передачи конкретного заболевания внутри семьи) с установленным диагнозом в молодом возрасте. Сахарный диабет 1 типа в 2-3 раза чаще встречается у потомства мужчин с сахарным диабетом по сравнению с женщинами с сахарным диабетом [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сахарного диабета 1 типа
При сахарном диабете 1 типа симптомы выражены резко. Пациента могут беспокоить неутолимая жажда, сухость во рту, частая рвота, учащённое мочевыделение, потеря массы тела за счёт воды, жировой и мышечной ткани несмотря на повышенный аппетит, общая слабость, головная боль, сухость кожных покровов, нарушение сна, судорожный синдром, расстройство зрения, раздражительность, ночное недержание мочи (характерно для детей). Также пациенты могут отметить появление зуда в интимной зоне, что связано с высоким уровнем глюкозы в крови.

Стоит отметить и тот факт, что, когда заболевание начинает активно себя проявлять, значительная часть бета-клеток поджелудочной железы уже не работает. То есть к моменту появления вышеуказанных жалоб в организме человека уже произошли серьёзные и необратимые процессы, организм исчерпал свои компенсаторные резервы, заболевание с этого времени приобретает хроническое течение, и человек нуждается в инсулинотерапии пожизненно.
При быстром прогрессировании заболевания в выдыхаемом воздухе слышен запах ацетона, на щеках у ребёнка появляется диабетический рубеоз (румянец), дыхание становится глубоким и частым (дыхание Кусмауля).
При появлении признаков кетоацидоза (ацетона в крови по причине нехватки инсулина), нарушается сознание, понижается артериальное давление, учащается пульс, появляется цианоз (синюшная окраска кожных покровов и слизистых оболочек) конечностей за счёт оттока крови от периферии к центру [2] .
Патогенез сахарного диабета 1 типа
В основе патогенеза сахарного диабета лежит нарушение функции внутренней секреции поджелудочной железы. Поджелудочная железа отвечает за выработку гормонов, в частности инсулина. Без инсулина процесс доставки глюкозы в клетки невозможен.
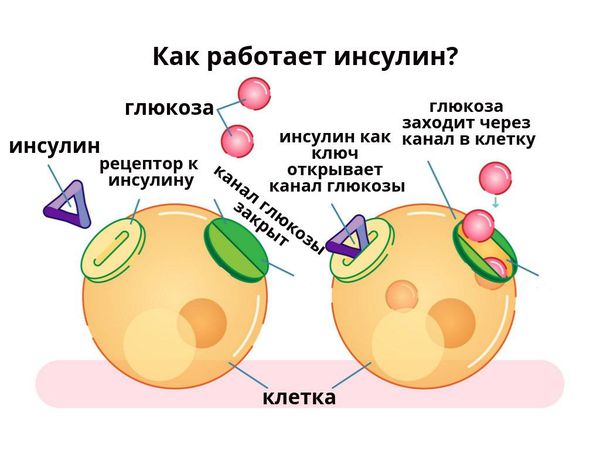
Сахарный диабет 1 типа начинает проявляться на фоне разрушения аутоиммунным процессом бета-клеток поджелудочной железы. Поджелудочная железа перестаёт вырабатывать инсулин, возникает его абсолютный дефицит. В результате ускоряется процесс расщепления углеводов на простые сахара, а возможность транспортировать их в клетки инсулинзависимых тканей (жировую и мышечную) отсутствует, как следствие, развивается гипергликемия (стойкое повышение глюкозы в крови).
Гипергликемия вызывает гиперосмолярность (выведение жидкости из тканей ) , это сопровождается осмотическим диурезом (т. е. выводится большой объём мочи с высокой концентрацией осмотически активных веществ, например ионов натрия и калия) и выраженным обезвоживанием.
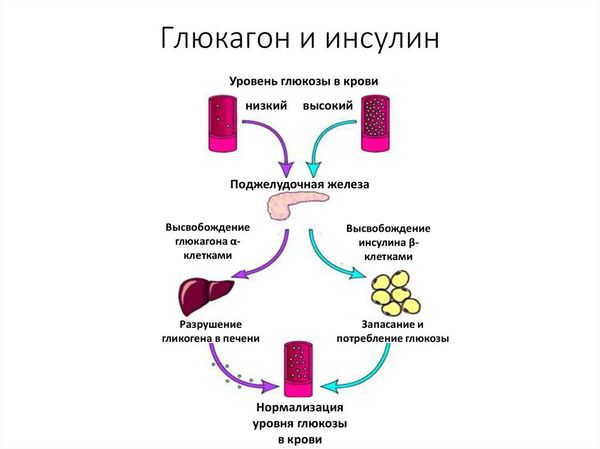
В условиях дефицита инсулина и энергетической недостаточности уменьшается выработка контринсулярных гормонов, а именно глюкагона, кортизола, гормона роста. Главная функция этих гормонов — не дать уровню глюкозы в крови упасть ниже минимально допустимого уровня, а достигается это путём блокировки действия инсулина . Снижение выработки контринсулярных гормонов стимулирует глюконеогенез (синтез глюкозы из неуглеводных компонентов) несмотря на нарастающий уровень глюкозы в крови.
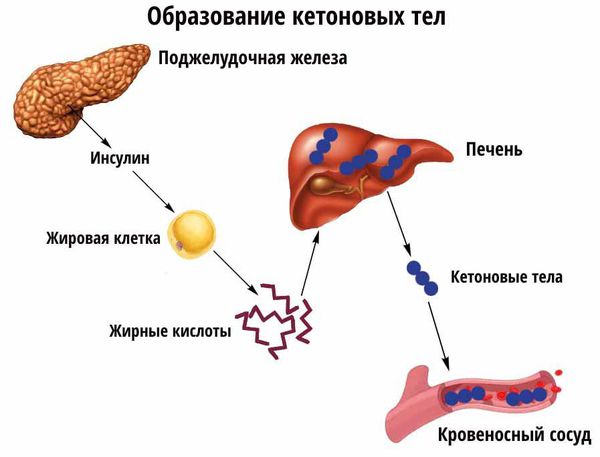
Усиление липолиза (расщепления жиров) в жировой ткани приводит к увеличению концентрации свободных жирных кислот. При дефиците инсулина липосинтетическая способность печени подавляется и свободные жирные кислоты начинают включаться в кетогенез (образование кетоновых тел).
Накопление кетоновых тел приводит к развитию диабетического кетоза и в дальнейшем кетоацидоза. Кетоз — это состояние, развивающееся в результате углеводного голодания клеток, когда организм для получения энергии начинает расщеплять жир с образованием большого количества кетоновых тел, а кетоацидоз начинается из-за недостатка инсулина и эффектов его воздействия. При нарастании обезвоживания и ацидоза (увеличения кислотности, т. е. рН крови меньше 7,0) развивается коматозное состояние. Коматозное состояние характеризуется высоким уровнем глюкозы в крови (гипергликемией), кетоновых тел как в крови так и в моче (кетонемия и кетонурия), рвотой, болями в животе, частым и шумным дыханием, обезвоживанием, запахом ацетона в выдыхаемом воздухе, спутанным сознанием. В случае несвоевременного назначения инсулинотерапии и регидратации (восполнения потерянной жидкости) наступает летальный исход.
Достаточно редко у пациентов старше 40 лет болезнь может протекать скрыто (латентный сахарный диабет — LADA). Таким пациентам зачастую устанавливают диагноз сахарного диабета 2 типа и назначают препараты сульфонилмочевины. Однако через некоторое время появляются симптомы нехватки инсулина: кетонурия, похудание, гипергликемия на фоне постоянно приёма сахароснижающей терапии [6] .
Классификация и стадии развития сахарного диабета 1 типа
Классификация:
- Первичный сахарный диабет: генетически обусловленный, эссенциальный (врождённый) с ожирением или без него.
- Вторичный сахарный диабет (симптоматический): гипофизарный, стероидный, тиреоидный, адреналовый, панкреатический, бронзовый. Данный вид встречается на фоне другой клинической патологии, которая может и не сочетаться с сахарным диабетом.
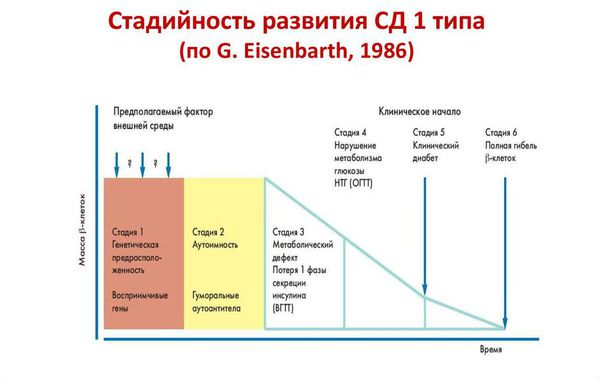
Стадии развития сахарного диабета 1 типа:
- Генетическая предрасположенность к диабету. 95 % больных имеет генетическую предрасположенность.
- Гипотетический пусковой момент. Повреждение бета-клеток разными диабетогенными факторами и триггирование иммунных процессов (запуск неправильной иммунной реакции).
- Активный аутоиммунный инсулит (происходит когда титр антител высокий, количество бета-клеток уменьшается, секреция инсулина снижается).
- Снижение стимулированной глюкозой секреции инсулина. При стрессе у пациента может быть преходящее нарушение толерантности (переносимости) к глюкозе (НТГ) и нарушение гликемии натощак (НГН).
- Проявление клинических симптомов диабета, с возможным эпизодом «медового месяца». Это сравнительно недолгий период времени у людей с сахарным диабетом 1 типа, при котором значительно снижается или даже полностью отсутствует потребность в инъекциях инсулина.
- Полная гибель бета-клеток и полное прекращение выработки инсулина [8] .
Осложнения сахарного диабета 1 типа
Отсутствие своевременного лечения и несоблюдение диетотерапии (ограничения употребления простых углеводов и жиров, полуфабрикатов, фруктовых соков и напитков с высоким содержанием сахара и т. д.) приводит к ряду осложнений.
Осложнения при сахарном диабете любого типа можно разделить на острые и хронические.
К острым относятся диабетический кетоацидоз, гипергликемическая кома, гипогликемическая кома, гиперосмолярная кома. Данные осложнения требуют срочного оказания медицинской помощи. Рассмотрим их более подробно.
Диабетический кетоацидоз возникает вследствие дефицита инсулина . Если своевременно не устранить нарушения углеводного обмена, то развивается диабетическая кетоацидотическая кома. При кетоацидотической коме уровень глюкозы в крови превышает 15 ммоль/л (норма для взрослых 3,5-5,5 ммоль/л), в моче появляется ацетон, пациента беспокоят слабость, сильная жажда , частое мочеиспускание , вялость, сонливость, ухудшение аппетита, тошнота (иногда рвота), нерезкая боль в животе, в выдыхаемом воздухе чувствуется запах ацетона.
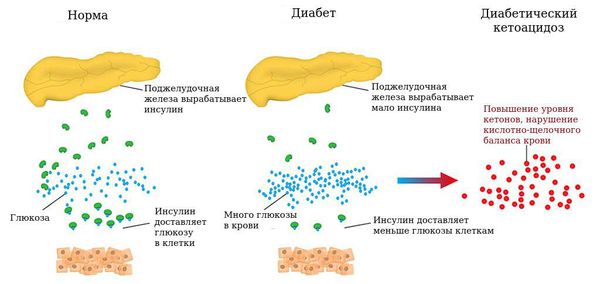
Гипергликемическая кома развивается постепенно, в течение суток. Больной чувствует выраженную сухость во рту, пьёт много жидкости, ощущает недомогание, снижение аппетита, головную боль, бывают запоры или поносы, тошнота, иногда беспокоят боли в животе, изредка рвота. Если не начать лечение на начальном этапе диабетической комы, человек переходит в состояние прострации (безразличия, забывчивости, сонливости), сознание больного становится замутнённым.
Этот тип комы отличается от других диабетических ком тем, что кроме полной утраты сознания, изо рта будет слышен запах яблок или ацетона, кожные покровы на ощупь будут сухими и тёплыми, а также будет отмечаться слабый пульс и пониженное артериальное давление. Температура тела останется в пределах нормы или будет прослеживаться лёгкий субфебрилитет (37,2-37,3 °С). Глазные яблоки также будут мягкими на ощупь.
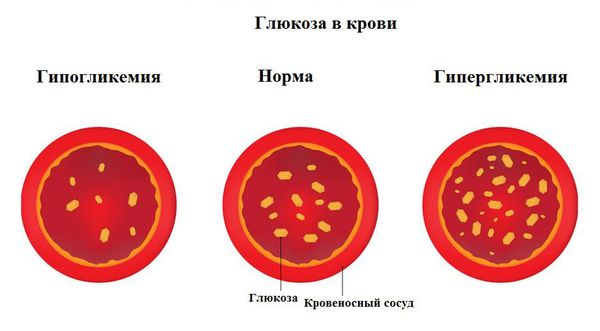
Гипогликемическая кома характеризуется резким снижением уровня глюкозы в крови. Причинами могут стать передозировка инсулином короткого действия, несвоевременное принятие пищи после введённого инсулина или усиленная физическая нагрузка.
Гиперосмолярная кома протекает без кетоацидоза на фоне выраженного повышения уровня глюкозы в крови, достигающего 33,0 ммоль/л и выше. Сопровождается резким обезвоживанием, гипернатриемией (повышенным содержании натрия в плазме), гиперхлоремией (повышенным содержанием хлоридов в сыворотке крови), азотемией (повышенным содержанием в крови азотистых продуктов обмена) на фоне отсутствия кетоновых тел в крови и моче.
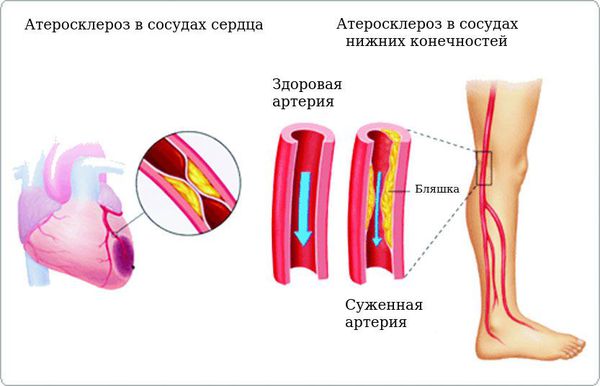
Хронические осложнения делятся на макроангиопатии (повреждение сосудов крупного и среднего калибра, морфологическую основу которых составляет атеросклероз) и микроангиопатии (повреждение мелких кровеносных сосудов). Атеросклероз усугубляется при сахарном диабете и может привести к нарушению кровообращения в ногах (диабетическая стопа), развитию инсультов и инфарктов. При диабетической макроангиопатии чаще всего поражаются сердце и нижние конечности. По сути макроангиопатия представляет собой ускоренное прогрессирование атеросклеротических процессов в сосудах сердца и нижних конечностей.
К микроангиопатиям относятся диабетическая ретинопатия (поражение глаз), диабетическая нефропатия (поражение почек), диабетическая нейропатия (поражение нервов) [9] .
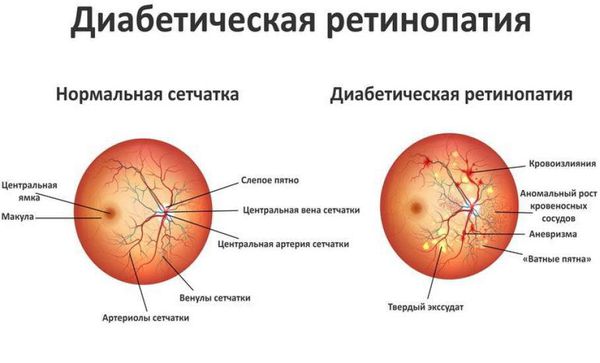
При диабетической ретинопатии поражаются сосуды сетчатки глаза вследствие хронической гипергликемии (стойкого повышения уровня глюкозы в крови). Данное осложнение наблюдается у 90 % пациентов с сахарным диабетом. Проблемы со зрением — одно из серьёзных осложнений сахарного диабета, которое может привести к инвалидизации пациента. Ведущим звеном являются расстройства микроциркуляции, связанные с наследственными особенностями строения сосудов сетчатой оболочки глазного яблока и метаболическими сдвигами, сопровождающими сахарный диабет [3] .
Выделяют три стадии:
- Непролиферативная ретинопатия — характеризуется возникновением в сетчатке глаза патологических изменений в виде микроаневризм (расширения капилляров сетчатки глаза) и кровоизлияний.
- Препролиферативная ретинопатия — характеризуется развитием венозных аномалий, множеством крупных ретинальных геморрагий (кровоизлияний).
- Пролиферативная ретинопатия — характеризуется неоваскуляризацией (патологическим образованием сосудов там, где в норме их быть не должно).
Всем пациентам, имеющим сахарный диабет, необходимо проходить офтальмологическое обследование не реже одного раза в год. Обследование должно включать расспрос, измерение остроты зрения и офтальмоскопию (после расширения зрачка) для выявления экссудатов (жидкости, выделяющейся из мелких кровеносных сосудов при воспалении), точечных кровоизлияний, микроаневризм и пролиферации новых сосудов [10] .
Диабетическая нефропатия объединяет весь комплекс поражений артерий, артериол, клубочков и канальцев почек, которые развиваются в результате сбоев метаболизма углеводов и липидов в тканях почки. Самым ранним признаком развивающейся диабетической нефропатии является микроальбуминурия — выделение альбумина (простого растворимого в воде белка) с мочой в небольших количествах, что не позволяет выявить его при обычных методах исследования белка в моче. В связи с этим всем больным с сахарным диабетом рекомендуется проведение ежегодного скрининга с целью раннего выявления диабетической нефропатии (анализ крови на креатинин с расчётом скорости клубочковой фильтрации и анализ мочи).
Диабетическая нейропатия — расстройство нервной системы, возникающее при диабете в результате поражения малых кровеносных сосудов. Это одно из наиболее частых осложнений. Оно не просто приводит к снижению работоспособности, но и нередко является причиной развития тяжёлых инвалидизирующих поражений и смерти пациентов. Этот процесс затрагивает все нервные волокна: чувствительные, двигательные и вегетативные. В зависимости от степени поражения определённых волокон наблюдаются различные варианты диабетической нейропатии: сенсорная (чувствительная), сенсомоторная, вегетативная (автономная). Различают центральную и периферическую нейропатию. Профилактикой данного осложнения являются контроль уровня глюкозы в крови и поддержание её на уровне индивидуальных целевых значений, а также регулярные физические упражнения [14] .
Диагностика сахарного диабета 1 типа
При диагностике сахарного диабета определяют:
- Уровень глюкозы венозной плазмы натощак и через 2 часа после еды.
- Уровень гликированного (гликозилированного) гемоглобина за последние 3 месяца. Данный показатель отражает состояние углеводного обмена в течение последних трёх месяцев, используется для оценки компенсации углеводного обмена у пациентов, получающих лечение. Его необходимо контролировать один раз в 3 месяца.
- Аутоантитела к антигенам бета-клеток — это иммунологические маркеры аутоиммунного инсулита.
- В анализе мочи наличие или отсутствие глюкозы и кетоновых тел (ацетона).
- Уровень С-пептида в крови — маркер остаточной секреции инсулина [7] .
Лечение сахарного диабета 1 типа
В 1921 году в городе Торонто (Канада) врачи Фредерик Бантинг и Чарльз Бест выделили вещество из поджелудочной железы телят, которое снижало уровень глюкозы у собак с диабетом. Впоследствии они получили нобелевскую премию за открытие инсулина.
Первые препараты инсулина были животного происхождения: из поджелудочной железы свиней и крупного рогатого скота. В последние годы используют препараты человеческого происхождения. Их получают генно-инженерным путём, заставляя бактерии синтезировать инсулин такого же химического состава, как и естественный человеческий. Он не является чужеродным. Также появились аналоги человеческого инсулина, при этом в человеческом инсулине модифицируют структуру для придания определённых свойств. В России используют только генно-инженерные человеческие инсулины или их аналоги.
Для лечения сахарного диабета 1 типа применяется схема инсулинотерапии в режиме многократных инъекций. Все инсулины различаются по длительности действия: продлённого (пролонгированного), среднего, короткого и ультракороткого.
Инсулины короткой продолжительности действия всегда прозрачного цвета. К ним относятся «Актрапид НМ», «Хумулин Р», «Ринсулин Р», «Инсуман Рапид», «Биосулин Р». Инсулин короткого действия начинает работать уже через 20-30 минут после инъекции, пик действия его в крови возникает через 2-4 часа и заканчивается через 6 часов. Данные параметры также зависят от дозы инсулина. Чем меньше доза, тем короче действие. Зная эти параметры, можно сказать, что инсулин короткого действия необходимо вводить за 30 минут до еды, чтобы его действие совпадало с подъёмом глюкозы в крови. Во время пика его действия, пациенту необходимо сделать перекус для предотвращения гипогликемии (патологического снижения уровня глюкозы в крови).
Инсулины ультракороткого действия: «Новорапид», «Апидра», «Хумалог». Они отличаются от инсулинов короткого действия тем, что действуют сразу после введения, через 5-15 минут, такие инсулины можно вводить перед едой, во время или сразу после еды. Пик действия возникает через 1-2 часа, причём концентрация в пик выше, чем у простого инсулина короткого действия. Длительность действия до 4-5 часов.
К инсулинам средней продолжительности действия относятся «Протафан», «Биосулин Н», «Инсуман Базал», «Хумулин НПХ». Эти инсулины существуют в виде суспензии, они мутные, перед каждым использованием флакон необходимо встряхнуть. Начинают действовать через 2 часа от начала введения и пика действия достигают через 6-10 часов. Время работы данных инсулинов от 12 до 16 часов. Время действия инсулина также зависит от дозы.
К инсулинам длительной продолжительности действия (пролонгированные) относятся «Лантус», «Левемир», «Тресиба». Содержимое флакона имеет прозрачный цвет. Действуют до 24 часов, поэтому вводятся они 1-2 раза в сутки. Не имеют выраженного пика, следовательно, не дают гипогликемии.
У здорового человека инсулин вырабатывается каждый час по 0,5-1 Ед. В ответ на увеличение глюкозы в крови (после приёма пищи — углеводов) выделение инсулина увеличивается в несколько раз. Этот процесс называется пищевой секрецией инсулина. В норме на 1 ХЕ у здорового человека выделятся 1-2 Ед инсулина. ХЕ (хлебная, или углеводная, единица) — условная единица для примерной оценки количества углеводов в продуктах, 1 ХЕ равна 10-12 г углеводов или 20-25 г хлеба [11] .
Человеку с сахарным диабетом 1 типа нужно вводить инсулин в режиме многократных инъекций. Введения инсулина длительного действия 1-2 раза в сутки недостаточно, так как повышение глюкозы в крови в течение дня (после еды, например) и пики максимального сахароснижающего действия инсулина не всегда могут совпадать по времени и выраженности эффекта. Поэтому целесообразна схема инсулинотерапии в режиме многократных инъекций. Данный вид дозирования инсулина напоминает естественную работу поджелудочной железы.
Инсулин длительного действия отвечает за базальную секрецию, т. е. обеспечивает нормальный уровень глюкозы в крови в период между приёмами пищи и во время сна, утилизирует глюкозу, которая поступает в организм вне приёмов пищи. Инсулин короткого действия является заменой болюсной секреции, которая представляет собой выработку инсулина в ответ на поступление пищи [13] .
Чаще на практике в лечении сахарного диабета 1 типа используется следующая схема инсулинотерапии: перед завтраком и ужином вводится инсулин средней и длительной продолжительности действия, на приём пищи — инсулин короткой или ультракороткой продолжительности действия.
Самое главное для пациента — научиться самостоятельно рассчитывать и менять при необходимости дозы инсулинотерапии. Следует помнить, что доза и схема подбирается не навсегда. Всё зависит от течения диабета. Единственным критерием адекватности доз инсулина является показатель глюкозы в крови. Контроль уровня глюкозы в крови на фоне лечения инсулином должен проводиться пациентом ежедневно, несколько раз в день. А именно перед каждым основным приёмом пищи и через два часа после приёма пищи с учётом индивидуальных целевых значений, подобранных лечащим врачом. Дозы инсулина продлённого действия могут меняться примерно каждые 5-7 дней в зависимости от потребности организма в инсулине (что показывают показатели глюкозы в крови натощак и перед каждым приёмом пищи). Дозы короткого инсулина меняют в зависимости от употребляемых продуктов (углеводов) [12] .
Показателем правильности вечерних доз для инсулина длительной продолжительности действия будет нормогликемия утром натощак и отсутствие гипогликемии ночью. Но обязательным условием будет нормальный уровень гликемии перед сном. Показателем правильности доз для инсулина короткой продолжительности действия будет нормальный уровень гликемии через 2 часа после еды или перед следующем приёмом пищи (через 5-6 часов). Уровень глюкозы крови перед сном будет отражать правильность дозы инсулина короткого действия, введённого перед ужином.
Оценив количество углеводов в приёмах пищи, вы сможете оценить свою потребность в инсулине короткого действия в расчёте на 1 ХЕ. Точно так же можно узнать, сколько требуется вводить дополнительно инсулина короткого действия при высоком уровне глюкозы в крови.
У разных людей 1 Ед инсулина снижает глюкозу в крови от 1 до 3 ммоль/л. Таким образом доза инсулина перед едой будет складываться из ХЕ на приём пищи и на снижение исходного уровня гликемии, если это необходимо.
Существуют правила снижения доз инсулинотерапии. Поводом для снижения дозы будет развитие гипогликемии (патологического снижения уровня глюкозы в крови), только если она не связана с ошибкой самого пациентка (пропуск приёма пищи или ошибка в расчёте ХЕ, передозировка инсулином, большая физическая нагрузка, употребление алкоголя).
Действия по снижению доз инсулина будут следующими:
- Чтобы устранить гипогликемию, необходимо принять простые углеводы (например фруктовый сок 200 мл, 2 куска рафинада или чайную ложку мёда).
- Затем перед следующей инъекцией инсулина измерить уровень глюкозы в крови. Если уровень остался нормальным, то пациент продолжает делать обычную дозу.
- Обратить внимание, повторится ли гипогликемия в то же самое время на следующий день. Если да, необходимо понять, избыток какого инсулина её вызвал.
- На третий день уменьшить дозу соответствующего инсулина на 10 % (примерно 1-2 ЕД).
Также существуют правила по увеличению доз инсулинотерапии. Поводом для увеличения плановой дозы инсулина служит появление гипергликемии в том случае, если она не была связана ни с одной из ошибок больного диабетом: мало инсулина, большее употребление ХЕ за один приём пищи, малая физическая нагрузка, сопутствующие заболевания (воспаление, температура, высокое артериальное давление, головная боль, зубная боль). Действия по увеличению доз инсулина будут следующими:
- Необходимо увеличить плановую дозу инсулина короткого действия в данный момент (перед едой) или ввести инсулин короткого действия внепланово только на гипергликемию.
- Далее необходимо измерить глюкозу в крови перед следующим введением инсулина. Если уровень нормальный, дозу пациент не меняет.
- Следует подумать о причине гипергликемии. Исправить её на следующий день и дозу не изменять. Если с причиной пациент не определился, то дозу не изменять все равно, потому что гипергликемия может быть случайной.
- Посмотреть, повторится ли повышение глюкозы в крови в это же время на следующий день. Если она повторится, нужно разобраться, недостаток какого инсулина в этом «виноват». Для этого используем знания о действии инсулинов.
- На третий день увеличить дозу соответствующего инсулина на 10 % (примерно 1-2 ЕД). Если вновь повторяется гипергликемия в то же время, снова увеличить дозу инсулина еще на 1-2 Ед.
Новым подходом в лечении сахарного диабета стало применение инсулиновых помп. Инсулиновая помпа — это дозатор инсулина короткого и ультракороткого действия, имитирующий физиологическую работу поджелудочной железы человека [14] .
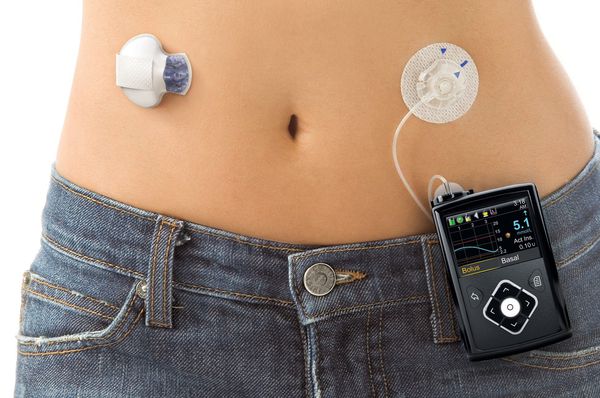
Через установленную в теле иглу в течение суток с небольшой скоростью больному вводится инсулин короткого или ультракороткого действия. Скорость устанавливается индивидуально самим пациентом исходя из потребности и физической активности на каждый час. Таким образом имитируется базальная секреция инсулина. Перед каждым поступлением пищи пациент измеряет глюкозу в крови с помощью глюкометра, после чего планирует количество съеденных ХЕ, самостоятельно рассчитывает дозу инсулина и вводит его нажатием кнопки на помпе.
У помповой инсулинотерапии есть как преимущества, так и недостатки. К преимуществам можно отнести:
- меньшее количество инъекций;
- гибкость в отношении времени;
- помпа сигнализирует о гипо- и гипергликемии по выставленным значениям в программе;
- помогает справиться с феноменом «утренней зари». Это состояние резкого повышения уровня глюкозы в крови в утренние часы перед пробуждением, примерно от 4 до 8 утра.
Помповая инсулинотерапия больше подходит детям и взрослым людям с активным образом жизни.
Недостатки помповой инсулинотерапии:
- дороговизна самой помпы и расходников;
- технические трудности (перебои в работе системы);
- неправильное введение, установка иглы;
- помпа видна под одеждой, что может вызвать у некоторых людей психологический дискомфорт [10] .
Прогноз. Профилактика
Профилактика сахарного диабета 1 типа включает в себя целый комплекс мероприятий, предотвращающих возникновение негативных факторов, которые могут спровоцировать развитие данного заболевания.
Считается, что патология является наследственной. Но генетически передаётся не сам недуг, а склонность к развитию сахарного диабета 1 типа. Такую предрасположенность можно выявить при помощи анализа крови на антитела к GAD (глутаматдекарбоксилаза). Это специфический белок, антитела к которому могут появиться за пять лет до начала развития диабета [15] .
- Грудное вскармливание. Педиатры рекомендуют продолжать грудное вскармливание до 1,5 лет. Вместе с грудным молоком ребёнок получает вещества, укрепляющие иммунитет.
- Предупреждение вирусных недугов. Аутоиммунные процессы, в частности диабет 1 типа, часто развиваются после перенесённых болезней (гриппа, ангины, паротита, краснухи, ветрянки). Желательно исключить контакты с больными людьми и носить защитную маску.
- Перенесение стрессов. Сахарный диабет может развиться в результате психоэмоциональных потрясений. Необходимо с самого детства учить ребёнка правильно воспринимать и достойно переносить стрессы.
- Правильное питание. Здоровый рацион является эффективным методом профилактики диабета. В основе питания должна быть белковая пища и сложные углеводы. Рацион необходимо обогащать овощами и фруктами. Сладкие, мучные изделия рекомендуется свести к минимуму. Стоит ограничить консервированные, солёные, маринованные, жирные блюда, отказаться от продукции, содержащей искусственные добавки, красители, ароматизаторы. При сахарном диабете применяют лечебную диету № 9. Она способствует нормализации углеводного обмена и предупреждает нарушения жирового обмена.
- Такую профилактику также необходимо дополнить посильной физической нагрузкой, спортом, закаливанием.
- Родителям необходимо следить за любыми признаками, указывающими на повышение или понижение уровня глюкозы в крови детей. Например, ребёнок выпивает много жидкости за день, много кушает, но несмотря на это худеет, быстро устаёт, после физической нагрузки отмечается липкий пот.
Если диагноз сахарного диабета уже установлен, необходимо:
- Регулярно измерять уровень глюкозы в крови с помощью современных глюкометров и своевременно делать подколки инсулина. Отслеживать состояние можно с помощью датчика непрерывного мониторинга уровня глюкозы в крови. Через приложение на телефоне устройство уведомляет владельца о низких или высоких уровнях глюкозы. Следить за этим показателем также могут медицинские работники или члены семьи [19] .
- В случае развития гипогликемии при себе всегда нужно иметь глюкозу или сахар, также подходит леденец или сок.
- Регулярно посещать лечащего врача для оценки компенсации заболевания. Регулярно проходить узких специалистов для своевременного выявления начала осложнений и принятия мер по их профилактике и лечению.
- Вести «дневник диабета», фиксировать измеряемые показатели гликемии, инъекции инсулина, дозы и хлебные единицы.
Прогноз будет благоприятным и не приведёт к печальным последствиям в случае соблюдения всех правил самоконтроля и своевременного лечения, а также при соблюдении правил профилактики [4] .
Список литературы
- Федеральные клинические рекомендации (протоколы) по ведению детей с эндокринными заболеваниями / под ред. И.И. Дедова и В.А. Петерковой. — М.: Практика, 2014. — 442 с.
- Сахарный диабет 1 типа. Проблемы и решения / под ред. А.С. Аметов. — М.: ГЭОТАР-Медиа, 2012. — 704 с.
- Сахарный диабет у детей и подростков. Руководство / И.И. Дедов, Т.Л. Кураева, В.А. Петеркова. — М.: ГЭОТАР-Медиа, 2007. — 160 с.
- Сахарный диабет: новое в лечении и профилактики / Diabetes/ Колуэлл Дж.А; перевод с англ. М.В. Шестаковой и М.Ш. Шамхаловой. — М.: БИНОМ. Лаборатория знаний, 2007. — 288с.
- Сахарный диабет 1 типа: рук/ А.Ю. Майоро, Е.В. Суркова; Минздравсоцразвития РФ, Федеральное агентство по здравсоцразвитию, ФГУ ЭНЦ Росмедтехнологии. — М.: Перспектива, 2007. — 124 с.
- Неотложная эндокринология: учеб. пособие / А.М. Мкртумян, А.А. Нелаева. — М.: ГЭОТАР-Медиа, 2008. – 128 с.
- Сахарный диабет: диагностика и лечение. / Э. Питерс-Хармел, Р. Матур; пер. с англ. под ред. Н.А. Федорова. — М.: Практика, 2008. — 496 с.
- Сахарный диабет: диагностика, лечение, контроль заболевания: справ / П. Хин, Б.О. Беем; пер. с нем. под ред. А.В. Древаля. — М.: Бином, 2011. — 272с.
- Эндокринология / ред. Н.А. Бун, Н.Р. Колледж, Б.Р. Уолкер, Дж. А. А. Хантер, пер. с англ. Г.А. Мельниченко, В.В. Фадеева. — М.: Рид Элсивер, 2009. — 176с.
- Эндокринология по Вильямсу = Williams Textbook of endocrinology: сахарный диабет и нарушения углеводного обмена / Кроненберг Генри М. (и др); пер. с англ. под ред. И.И. Дедова, Г.А. Мельниченко. — М.: Рид Элсивер, 2010. — 448 с.
- Эндокринология. Национальное руководство. Краткое издание / под ред. И.И. Дедова, Г.А. Мельниченко. — М.:ГЭОТАР-Медиа, 2013. — 752 с.
- Сахарный диабет: диагностика, лечение, профилактика. Руководство /И.И. Дедов. — 2011.
- Клиническая эндокринология: руководство для врачей / под ред. Е. А. Холодовой. — М.: МИА, 2011. — 736 с.
- Базисная и клиническая эндокринология. Книга 2 / Дэвид Гарднер, Долорес Шобек; под ред. Г. А. Мельниченко. — М.: Бином, 2011. — 696 c.
- Лечебное питание при сахарном диабете / М. Гурвич. — М.: Терра, 2013. — 288 c.
- Давиденкова Е. Ф., Либерман И. С. Генетика сахарного диабета. — М. Медицина, 2012. — 160 c.
- Cox N.J., Wapelhorst B., Morrison V.A., Johnson L., Pinchuk L., Spielman R.S., Todd J.A., Concannon P. Seven regions of the genome show evidence of linkage to type 1 diabetes in a consensus analysis of 767 multiplex families // Am. J. Hum. Genet. — 2001. — Vol. 69(4). — P. 820-830.ссылка
- Сахарный диабет у детей и подростков : консенсус ISPAD по клинической практике: 2014 год / пер. с англ. под ред. В. А. Петерковой. — М.: ГЭОТАР-Медиа, 2016. — 656 с.
- Tucker M. E. FDA Clears Abbott Freestyle Libre 3 Glucose Sensor // Medscape. — 2022.